Definiție
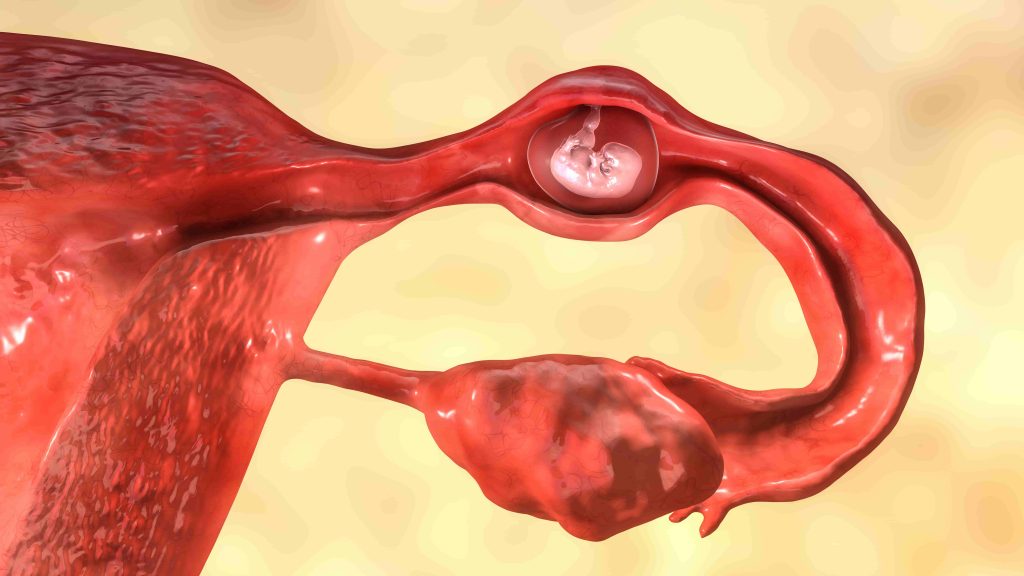
O sarcină ectopică apare atunci când un embrion se implantează și se dezvoltă în afara cavității uterine, în locul obișnuit (mucoasa uterină). Cea mai frecventă localizare ectopică (peste 95% din cazuri) este în trompa uterină (de aceea i se spune și sarcină tubară), însă rar embrionul se poate implanta și în ovar, colul uterin sau chiar cavitatea abdominală. Din păcate, o sarcină extrauterină nu este viabilă – țesuturile extrauterine nu pot susține dezvoltarea normală a fătului – și, mai grav, aceasta reprezintă o urgență medicală. Pe măsură ce embrionul crește, structura în care este implantat (de exemplu trompa) se poate rupe, provocând hemoragie internă masivă ce pune în pericol viața mamei. Sarcina ectopică afectează aproximativ 1-2% din totalul sarcinilor. Diagnosticul și tratamentul prompt sunt esențiale pentru a preveni complicațiile severe.
Cauze și factori de risc
În mod normal, după fertilizare (care are loc în trompa uterină), embrionul călătorește câteva zile până în uter, unde se implantează. În sarcina ectopică, acest traseu este perturbat sau embrionul se implantează prea devreme. Cei mai importanți factori de risc sunt:
- Boala inflamatorie pelvină (BIP): Infecțiile genitale (în special cu Chlamydia sau gonoree) pot produce cicatrici în trompele uterine, îngustând sau obstruând parțial lumenul acestora. Chiar și după vindecarea infecției, trompele rămân afectate, crescând probabilitatea ca un embrion să rămână blocat și să se implanteze în trompă.
- O sarcină ectopică anterioară: După ce o femeie a avut o sarcină extrauterină, riscul de repetare la o viitoare sarcină crește semnificativ (poate fi în jur de 10-15%). Aceasta se datorează fie persistenței factorilor predispozanți inițiali, fie leziunilor create de prima sarcină ectopică.
- Chirurgie tubară sau pelvină în antecedente: Intervențiile la nivelul trompelor (de exemplu, operații de reconstrucție tubară, ligatura de trompe urmată de reconectare) sau chiar chirurgia în vecinătatea trompelor (operații pentru apendicită severă, endometrioză) pot altera integritatea și funcția trompei, favorizând implantarea ectopică.
- Endometrioza: prezența țesutului endometrial pe trompe sau în jurul lor poate cauza aderențe și modificări anatomice ale trompelor, crescând riscul ca ovulul fecundat să nu ajungă eficient în uter.
- FIV și tehnici de reproducere asistată: Paradoxal, chiar și cu fertilizare in vitro (unde embrionii sunt transferați direct în uter), există un risc ușor crescut de sarcină ectopică sau combinată (și intrauterină, și extrauterină), mai ales la pacientele cu factori de risc tubari preexistenți. De asemenea, stimularea ovariană și inseminarea intrauterină pot duce uneori la sarcini gemelare cu localizare anormală a unuia dintre embrioni.
- Fumatul: Femeile fumătoare au un risc mai mare de sarcină ectopică. Nicotina și alte substanțe din țigări pot afecta motilitatea cililor din trompe și contractilitatea lor, încetinind deplasarea embrionului.
- Anomalii congenitale ale trompelor sau ale uterului (rare) pot de asemenea predispune la implantări ectopice.
- Vârsta peste 35 de ani: statistic, femeile peste 35 au un risc ușor mai mare, posibil din cauza expunerii mai mari de-a lungul vieții la factorii de risc menționați.
Este important de subliniat că uneori sarcina ectopică apare și în absența oricărui factor de risc cunoscut, deci clinicienii trebuie să o aibă în vedere la orice femeie însărcinată care prezintă simptome sugestive.
Simptome
La început, o sarcină ectopică poate mima o sarcină uterină normală: apar semne precoce de sarcină cum ar fi întârzierea menstruației, sensibilitatea sânilor, oboseala sau grețurile matinale. Însă, o sarcină extrauterină nu poate evolua normal, iar pe măsură ce țesutul embrionar crește în loc impropriu, apar simptome de alarmă:
- Sângerare vaginală anormală: de obicei sub formă de pete maronii sau roșii închise, în cantitate variabilă. Femeia poate confunda această sângerare cu o menstruație întârziată și mai ușoară sau cu un avort spontan incipient.
- Durere abdominală/pelvină intensă: este cel mai caracteristic simptom. Durerea apare de obicei la 6-8 săptămâni de la ultima menstruație (deși poate surveni și mai devreme sau mai târziu, în funcție de localizare). Inițial poate fi o durere surdă pe o parte jos în abdomen (dreapta sau stânga, în funcție de trompa afectată), dar pe măsură ce sarcina ectopică avansează, durerea devine ascuțită, severă și persistentă. Dacă trompa uterină începe să se rupă, durerea poate fi bruscă și difuză.
- Durere la nivelul umărului stâng/drept: în caz de hemoragie internă semnificativă, sângele din abdomen irită diafragma, iar durerea este resimțită la nivelul umărului (semn Keehr).
- Amețeală, lipotimie, stare de șoc: dacă sarcina ectopică se rupe și provoacă sângerare internă majoră, pacienta poate prezenta tegumente palide, transpirații reci, puls accelerat, tensiune arterială scăzută și chiar leșin – semne ale șocului hemoragic, care pun viața în pericol imediat.
- Tulburări gastrointestinale: unele femei acuză dificultăți la tranzit intestinal, dureri la defecație sau la urinare, din cauza acumulării de sânge în pelvis.
Este esențial de menționat că nu toate sarcinile ectopice prezintă tabloul clasic. În stadiile incipiente, poate exista doar o ușoară sângerare și un disconfort pelvin moderat – ușor de confundat cu un avort spontan obișnuit sau cu dureri menstruale. De aceea, orice femeie care știe că este însărcinată (sau ar putea fi) și are dureri sau sângerări trebuie evaluată medical fără întârziere.
Diagnostic
Diagnosticul precoce al sarcinii ectopice este crucial pentru prevenirea complicațiilor grave. Principalele instrumente de diagnostic sunt:
- Testele de sarcină (beta-hCG): Într-o sarcină normală, nivelul hormonului de sarcină (hCG) crește exponențial în primele săptămâni (aproximativ se dublează la fiecare 48 de ore). În sarcina ectopică, adesea creșterea este anormal de lentă sau nivelul se plafonează. Măsurarea seriată a beta-hCG la fiecare 2 zile poate sugera o problemă dacă valorile nu evoluează corespunzător.
- Ecografia transvaginală: Acesta este standardul de aur în vizualizarea sarcinii incipiente. În mod normal, la valori ale beta-hCG peste 1500-2000 mUI/ml, ar trebui să se poată vedea ecografic sacul gestațional în uter. Absența unei sarcini în uter la aceste niveluri de hCG sugerează fie o sarcină foarte timpurie, fie o sarcină ectopică. Ecografia poate evidenția direct o masă suspectă (un sac gestațional ectopic cu sau fără activitate cardiacă embrionară) la nivelul trompei sau în altă locație, și eventual lichid liber în abdomen (semn de hemoragie internă). Uneori se observă în uter un pseudo-sac (o colecție mică de lichid care poate fi confundată cu un sac gestațional – însă fără embrion, prezent în ~20% din ectopice).
- Examen pelvic și evaluare clinică: Deși ecografia și hCG sunt esențiale, un medic experimentat va efectua și un examen fizic. Acesta poate revela o sensibilitate accentuată la palparea anexelor uterine sau durere la mobilizarea colului (semnul Chandelier), compatibile cu iritația peritoneală. Totuși, examinarea trebuie făcută cu delicatețe, deoarece o trompă distinsă de sarcina ectopică se poate rupe la manipulare brută.
- Laparoscopia exploratorie: În cazuri în care diagnosticul rămâne incert (de exemplu, hCG pozitiv dar ecografia nu evidențiază nimic clar, iar starea pacientei este stabilă dar fără un diagnostic precis), se poate recurge la o laparoscopie diagnostică. Aceasta permite vizualizarea directă a trompelor și a organelor pelvine – confirmând prezența și localizarea sarcinii ectopice. Procedura are avantajul că poate trece imediat la tratament chirurgical dacă se confirmă diagnosticul.
- Teste de laborator adiționale: hemoleucă (pentru a evalua gradul hemoragiei prin nivelul hemoglobinei) și grupa sanguină cu Rh (în caz de Rh negativ, se va administra imunoglobulină anti-D pentru a proteja sarcinile viitoare).
Diagnosticul diferențial al durerii pelvine și sângerării la început de sarcină include și avortul spontan în evoluție (care se distinge ecografic prin prezența resturilor ovulare în uter) sau chistul ovarian rupt, însă combinația de investigații de mai sus clarifică de obicei situația.
Tratament la Carol Clinic
Conducerea terapeutică a sarcinii ectopice depinde de momentul diagnosticului și de starea pacientei, însă toate cazurile de sarcină extrauterină necesită în final întreruperea sarcinii, pentru a preveni complicațiile letale. La Carol Clinic, prioritatea noastră este siguranța pacientei și păstrarea fertilității viitoare pe cât posibil. Opțiunile de tratament includ:
- Tratament medicamentos (metotrexat): Dacă sarcina ectopică este depistată devreme, înainte de ruperea trompei, și îndeplinește anumite criterii (nivel relativ scăzut de hCG, de obicei sub 5000 mUI/ml; embrionul nu are activitate cardiacă ecografic; diametrul masei ectopice este sub ~3-4 cm; pacienta este stabilă hemodinamic și compliantă la urmărire), se poate opta pentru tratament conservator cu metotrexat. Acesta este un medicament citostatic care oprește diviziunea celulelor placentare, ducând la resorbția treptată a țesutului ectopic. La Carol Clinic administrăm metotrexatul intramuscular conform protocolului (o doză unică sau doză multiplă, în funcție de caz), cu monitorizarea atentă a scăderii beta-hCG pe parcursul următoarelor zile/săptămâni. Acest tratament evită o intervenție chirurgicală și poate salva trompa de la leziuni. Pe durata terapiei, pacienta este supravegheată și informată asupra semnelor de alarmă (durere intensă ce ar indica totuși ruptura trompei), iar abstinența sexuală și evitarea expunerii la sarcină sunt necesare până la confirmarea eradicării sarcinii ectopice (beta-hCG ajuns la zero).
- Tratament chirurgical minim invaziv: Dacă criteriile pentru metotrexat nu sunt îndeplinite sau dacă pacienta prezintă deja semne de ruptură/iminență de ruptură (durere severă, lichid în abdomen, instabilitate), atunci intervenția chirurgicală este indicată de urgență. Echipa noastră de chirurgi ginecologi este pregătită să intervină laparoscopic, aceasta fiind metoda preferată datorită recuperării rapide și a traumatismului minim. În timpul operației, în funcție de situație, se poate realiza fie o salpingostomie (se practică o incizie pe trompa afectată și se extrage țesutul ectopic, lăsând trompa să se vindece – posibilă dacă trompa este doar ușor lezată și se dorește păstrarea ei pentru fertilitate), fie o salpingectomie (îndepărtarea completă a trompei implicate – necesară dacă trompa este grav deteriorată sau hemoragia e dificil de oprit altfel). Decizia se ia intraoperator, ținând cont de dorința pacientei de a păstra fertilitatea și de starea trompei contralaterale (dacă cealaltă trompă este sănătoasă, salpingectomia poate fi opțiunea mai sigură). Chirurgii Carol Clinic au experiență vastă în chirurgia laparoscopică de urgență, asigurând un act medical prompt și precis. În cazuri extreme, când laparoscopia nu este posibilă (de exemplu, pacientă instabilă ce necesită acces imediat), se va recurge la laparotomie (operație deschisă) pentru a salva viața pacientei – însă aceste situații sunt rare și încercăm pe cât posibil managementul minim invaziv.
- Supraveghere ulterioară și consiliere: Indiferent de tratament, după gestionarea ectopicei, pacienta va fi monitorizată până când beta-hCG revine la zero (confirmând eliminarea completă a țesutului de sarcină). De asemenea, oferim consiliere privind planificarea unei viitoare sarcini: se recomandă de obicei o pauză de câteva luni (cel puțin 2-3 cicluri menstruale) înainte de a încerca din nou concepția, mai ales dacă s-a administrat metotrexat (care necesită suplimentar evitarea sarcinii minim 3 luni din cauza mecanismului său de acțiune). Vom discuta cu pacienta despre eventualii factori de risc modificabili (de exemplu, tratamentul unei infecții pelvine cronice, renunțarea la fumat) pentru a preveni recurența. Dacă o trompă a fost pierdută, vom oferi evaluarea fertilității restante și opțiuni pentru viitor (o femeie cu o singură trompă poate concepe natural, dar dacă existau și alte probleme de fertilitate, poate fi nevoie de FIV).
- Sprijin emoțional: Nu în ultimul rând, recunoaștem impactul emoțional al unei sarcini ectopice – pe lângă trauma fizică și riscul implicat, pacienta se confruntă cu pierderea sarcinii dorite. Echipa noastră oferă suport psihologic și încurajare, asigurând-o că majoritatea femeilor au ulterior sarcini normale și că vom face tot posibilul să îi maximizăm șansele de a avea un copil sănătos în viitor.
Programează-te la Carol Clinic
O sarcină ectopică este un eveniment neașteptat și potențial periculos. Dacă ești însărcinată sau bănuiești acest lucru și apar simptome precum dureri abdominale intense sau sângerări neobișnuite, acționează imediat. Adresează-te de urgență unui medic – la Carol Clinic poți găsi asistență ginecologică promptă și de înaltă calificare în astfel de situații critice. Sună-ne sau vino de urgență pentru evaluare – viteza de reacție poate salva atât viața ta, cât și fertilitatea ta viitoare. Echipa noastră este pregătită să intervină rapid, cu grijă și empatie, oferindu-ți tratamentul optim și sprijinul necesar pentru a trece cu bine peste acest moment dificil.